Розацеа – это хроническое кожное заболевание, поражающее мелкие кровеносные сосуды на лице. Раньше розацеа не воспринималась, как серьёзная болезнь и считалась исключительно косметическим дефектом. Тем не менее, на сегодняшний день до конца не известны точные причины появления и развития этой патологии.
Содержание
Возможные причины возникновения розацеа
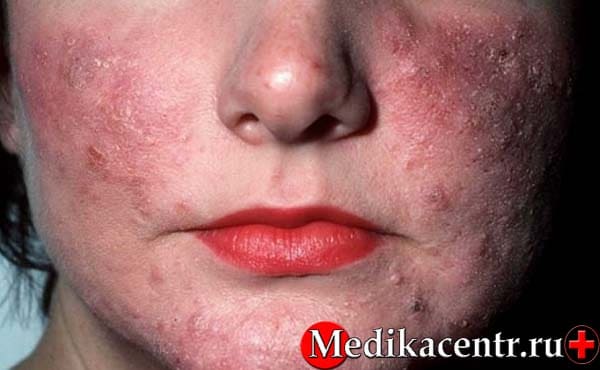
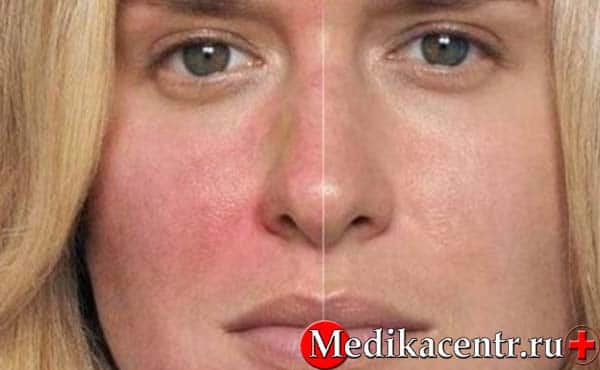
Внешне розацеа проявляется в виде покраснения и высыпаний с гнойниками на коже лица: преимущественно щёки, лоб, нос. Также наблюдается атрофия кожи. Патология одинаково поражает как женщин, так и мужчин. Есть два предположения о том, почему появляется заболевание:
- первая причина – это повышенная чувствительность сосудов к перепадам температур и внешним проявлениям окружающей среды. Например, сухой воздух, жара, холод и т.д.;
- следующей причиной является наследственный фактор. Ломкость и хрупкость сосудов является, как правило, генетически предрасположенной. Этот вывод приходит из наблюдений, что у большинства людей без данной патологии нет реакции на внешние раздражители, перечисленные ранее.
Существовало мнение, что розацеа способен вызывать клещ демодекс, паразитирующий на коже, в сальных железах и волосяных фолликулах. Именно из-за демодекоза и начинают проявляться признаки розацеа.
Тем не менее, современные учёные выяснили, что клещ живёт на коже даже у абсолютно здоровых людей и не требует лечения, но количество особей не должно выходить за допустимые пределы.
Также розацеа подвержены люди с заболеваниями желудочно-кишечного тракта. Замечено, что при гастрите и язве желудка, розовые угри появляются гораздо чаще, поскольку все эти болезни объединяет то, что их возбудителем является Хеликобактерпилори.
Отчасти верно мнение, что розацеа провоцируют лекарственные гормональные препараты. Например, мази с кортикостероидами, которые нужно применять на коже лица с особой осторожностью. Такое заболевание будет иметь название «стероидная розацея».
Есть ещё несколько факторов, способных в совокупности или по отдельности влиять на появление розовых угрей:
- гормональные сбои у женщин, влияющие на состояние сосудов (беременность, климактерический период, половое созревание);
- очень светлая кожа, так называемый «кельтский» тип;
- различные нарушения в работе эндокринной системы;
- чувствительная кожа лица;
- болезни сердечно-сосудистой системы;
- аллергический и хронический контактный дерматит;
- вегето-сосудистая дистония.
Как определить розацеа: симптомы
Вся симптоматика заболевания делится на несколько стадий: раннюю, развитие и хроническую. Первая характеризуется тем, что признаки розацеа проявляются после контакта с внешними раздражителями (холодная или горячая вода, употребление алкоголя, резкая смена температурного режима и т.д.).
Лицо начинает покрываться красными пятнами, которые исчезают через некоторое время. Поэтому у заболевшего данный факт обычно не вызывает никакого беспокойства, хотя стоит начать бить тревогу уже сейчас.
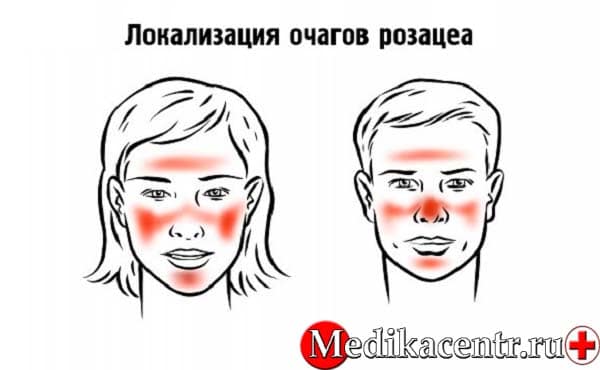
Обычно покраснения локализуются на Т-зоне, щеках и подбородке. Человек не считает это чем-то не нормальным и, как правило, лишь маскирует красноту.
Во время развития розацеа начинают расширяться капилляры, что способствует местному повышению температуры. В связи с этим происходит активное развитие патогенной микрофлоры, обитающей на коже лица. Появляются бугорки и неровности, в дальнейшем преобразовывающиеся в гнойные очаги. Среди прочих симптомов наблюдаются:
- сухость кожи;
- появление отёков;
- расширенные сосуды присутствуют постоянно (краснота), без воздействия на то внешних факторов.
При хронической стадии розацеа начинаются крупные очаговые высыпания в виде папул. Поражённая кожа приобретает бугристую и неровную текстуру. Когда болезнь прогрессирует, она распространяется на область вокруг глаз. Из-за этого появляется сухость и резь. Симптомы розацеа, касающиеся зрения, проявляются намного быстрее и интенсивнее, чем кожные.
Диагностика и лечение розацеа
Опытному дерматологу не составит труда выявить данное заболевание, опираясь исключительно на визуальные проявления. При гнойных элементах на коже делается исследование на бакпосев для определения возбудителя, а также биохимический анализ крови. Всё это необходимо для составления будущей схемы лечения.
Терапия включает в себя местные средства и общие. Обычно используются мази и кремы на основе метронидазола и ихтиола. Дополнительно врач назначает противовоспалительные компрессы из травяных отваров (ромашка, шалфей и т.п.).
Стоит знать, что розацеа не лечится исключительно одним кремом или мазью. Только при комплексном подходе можно победить эту болезнь.
В качестве общего средства применяются антибиотики. Однако их подбор производится исключительно на основании анализов. Самолечением в данном случае может быть не только бесполезным, но ещё и сильно навредить, вызвав у возбудителя резистентность к препарату. Это значительно осложнит дальнейшую борьбу с розацеа.
Терапия заболевания длится до нескольких недель. В запущенных случаях она может продолжаться и на протяжении месяцев. Хорошо поддаются лечению начальные стадии розацеа, поскольку до конца механизм данной патологии ещё не изучен. Замечен хороший эффект при использовании лазерного излучения.
Профилактика заболевания
В число профилактических мер входит избегание по возможности резких перепадов температур, способных повлиять на состояние кровеносных сосудов на лице. Сюда же относятся и другие факторы. Особенно внимательными стоит быть людям, у которых имеется наследственная предрасположенность к данному заболеванию.
Желательно сократить потребление острых, солёных и пряных блюд, а также алкоголя. Ведь они не только могут спровоцировать розацеа, но и значительно снизить иммунитет в целом, давая болезни ещё больший простор.