Кольпит у женщины является заболеванием, которое характеризует воспаление слизистой оболочки влагалища.
Содержание
Причины кольпита
1. Проникновение инфекции во влагалище (уреаплазма, грибы Candida, трихомонада, кишечная палочка и т.д.)
2. Чрезмерно продолжительный приём антибиотиков.
3. Механические повреждения влагалища по разным причинам (роды, частый половой акт и др.)
4. Эндокринные сбои. Если в организме женщины отмечаются нарушения в работе эндокринной системы, то они способны спровоцировать возникновение кольпита.
5. Аллергии (при использовании свечей, мазей или презервативов.)
6. Дефекты в личной гигиене.
Классификация кольпита
Всего выделяют 3 вида:
1. Трихомонозный кольпит. Возникает при попадании во влагалище трихомонады (возбудитель трихомониаза) через половой путь передачи.
2. Кандидозный кольпит. После проникновения дрожжевых грибов (грибы рода Candida).
3. Атрофический кольпит. Проявляется у женщин после 45 лет, так как у них в этом возрасте снижается уровень эстрогенов в организме, поэтому и возникает это заболевание.
Симптомы кольпита
1. Жжение и зуд во влагалище. Могут усиливаться после мочеиспускания либо полового акта.
2. Отек и гиперемия влагалища и наружных половых органов.
3. Выделения из влагалища различного характера. В зависимости от вида кольпита. Например, гнойные, серозные, творожистые и т.д.
4. Боли во влагалище во время коитуса.
5. Ноющие боли внизу живота.
6. Учащенное мочеиспускание.
Кольпит у женщин также подразделяется на острую и хроническую формы. Острая форма проявляется более выраженной симптоматикой, хроническая – стёртой.
Диагностика кольпита
1. Мазок на уровень чистоты влагалища (на флору). Во время осмотра врач благодаря этому методу может обнаружить возбудитель заболевания и назначить соответствующее этиотропное лечение.
2. Бактериологический посев на чувствительность к антибиотикам — поможет подобрать наилучший препарат, который своевременно устранит возбудителя.
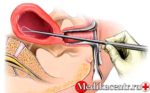
3. Кольпоскопия – это способ обследования шейки матки и влагалища с использованием микроскопа на наличие участков воспаления.
4. Диагностика заболеваний, передающихся половым путём.
Лечение кольпита
Ни в коем случае не стоит заниматься самолечением! Его может назначить только врач-гинеколог.
1. Противовоспалительная терапия — свечи гексикон и т. п.
2. Антибактериальная терапия — тетрациклин, стрептомицин, азитромицин и др.
3. Противоинфекционная терапия — метронидазол и т. д.
4. Противогрибковая терапия (если возбудители грибы) — препараты флюкостат, флюконазол, микосист; свечи пимафуцин и др.
5. Влагалищные спринцевания отварами ромашки, календулы, шалфея и т. д.
Какие осложнения можно ожидать?
Если болезнь лечить неэффективно либо вовсе не лечить, то ожидаются следующие последствия:
1. Эндометрит (воспаление слизистой оболочки матки);
2. Аднексит (воспаление придатков матки);
3. Бесплодие (при запущенных случаях);
4. Цервицит (воспаление цервикального канала);
5. Нарушения цикла менструации;
6. Риск возникновения замершей и внематочной беременностей, преждевременных родов, внутриутробных инфекционных поражений плода.
Что нужно делать, чтобы не заболеть кольпитом и предотвратить его осложнения?
Профилактика этого заболевания поможет надолго сохранить женское репродуктивное здоровье.
1. Стараться не переохлаждаться. Из-за переохлаждения также может возникнуть кольпит.
2. Соблюдать личную гигиену. Если тщательно следить за гигиеной женских половых органов, то это снизит риск возникновения различных заболеваний, в том числе и кольпита.
3. Предохраняться презервативами во время полового акта, чтобы избежать инфекций передающихся таким образом. Это очень важный момент.
4. При возникновении симптомов – немедленно обратиться к гинекологу и выполнять все его указания.
5. 2 раза в год проходить профилактический осмотр у врачей.
6. Тщательно выбирать средства интимной гигиены, средство контрацепции, обращая внимание, прежде всего, на качество.
Будьте здоровье!